アッシャー症候群
疫学
アッシャー症候群は感音難聴と網膜色素変性症を来す遺伝性のまれな疾患ではありますが、聴覚視覚二重障害を来す疾患の50%を占める1)と言われ、盲ろう二重障害を検討するに際して重要な疾患です。ただ、これまで、医師のこの疾患に対する知識が十分でないこともあって診断の多くが見逃されている可能性があります。米国では10万人に4.4人2)、スカンジナビアでは10万人に3.5人3)との報告がありますがこれらは重度難聴児が在籍する聾学校を対象としたものであり、より軽度な難聴児が在籍する難聴学級を対象にその頻度を調査したW J. Kimberling,(2010)によると10万人に16.7人(6000人に1人)のアッシャー症候群が推定されています4)。また、人工内耳装用児が後に網膜電図の検査結果からその7.0%、10.4%がアッシャー症候群と診断されています5)、6)。発症頻度については人種差がありますが、本邦では厚生労働省難治性聴覚障害に関する調査研究班が実施した調査結果より、人口10万人あたり約6.7人と推測されています。
原因
アッシャー症候群7)は遺伝子異常に起因し現在10の原因遺伝子が同定され、その遺伝子検査(保険収載)によってアッシャー症候群のタイプ分類が遺伝学的に可能となっています(III章参照)。これらの遺伝子は内耳においては主に感覚有毛細胞の束(Tip link)とシナプスの機能に関連し、眼においては主に光受容体(視細胞)の維持に関与しています。よって、聴器においては聴覚障害、前庭障害をきたし、視器においてはまず夜盲症をきたし、その後視野狭窄をきたします。これは、視細胞には大きく分けると明暗を感じ取る杆体と色を識別する錐体があり、先に杆体から障害されていくためです。
視覚障害の自然歴
アッシャー症候群の視覚障害は夜盲と視野狭窄を特徴とする網膜色素変性症で起こり、経過中に白内障を合併することがあります。
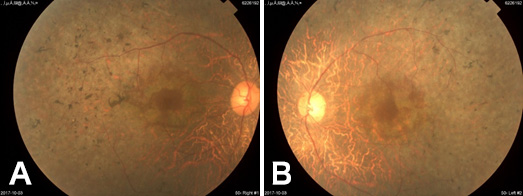
まず正常者の網膜の写真を提示します(図1)。網膜は全体にきれいなオレンジ色をしており、赤い筋は血管、中央の黒ずんだ箇所は黄斑部(ものを見る中心)です。全ての血管が集まる楕円形は視神経(ものを見る神経)です。網膜色素変性症の典型的な網膜は図2のように全体が暗く、黒い色素斑が多発し、血管は細くなっています。同一患者の眼でも、進行には左右差がある場合があり、図2では右眼(図A)が左眼(図B)よりも重症です。網膜色素変性症と白内障の症状はIII章を参照してください。
図1 正常網膜写真(右眼)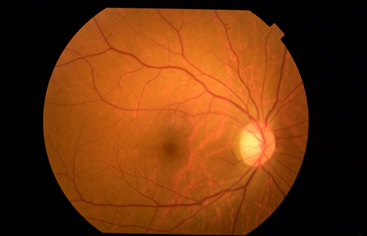 図2 網膜色素変性症写真。A:右眼、B:左眼
図2 網膜色素変性症写真。A:右眼、B:左眼
聴覚障害の自然歴
アッシャー症候群は難聴の程度、前庭障害の有無、視力障害の発症時期によって3つのタイプに分けられます。タイプ1は先天ろう、重度難聴で、先天性平衡失調を呈します。タイプ2は先天性中~高度難聴で、平衡障害は認めません。タイプ3は10歳台までの進行性難聴で、小児期には平衡失調はないが、後に発症することがあります。聴覚障害が先天性であるのに対して視力障害は10歳前後で発症するので、新生児聴覚スクリーニングによって難聴の確定診断は生後6カ月までにされるようになりましたが、アッシャー症候群の診断は今なお遅れて学童期に診断されることが多いです。
眼科診療の注意点
(1)視野検査の実際
検査器はドーム状の形をしています(図3)。被検者は検査器のあご台に顔を乗せます(図4)。バンドで頭を軽く固定します。検査しない方の目は眼帯でおおって見えなくします。検査が始まるとドーム状の検査器の内側のあちこちに光がつきます。視線を中央に固定したままの状態で、光がついたのが分かれば指でブザーかベルを押して知らせます。大切な点は、あちこちに光がつきますが、無意識に光を探して目を動かしたりせず、しっかりと中心を見続けるよう意識することです。聴覚障害がある場合もそのことをよく理解して頂く必要があります。
検査は片目で5~10数分かかり、その間、被検者は神経を集中する必要があります。

(2)視野検査の結果の見方
1)正常(図5)
視野の結果は図のようになります。楕円の青い線の1本1本が同じ大きさ・明るさの光に反応できた範囲です。小さい光や暗い光になるほど視野は狭まります。両眼とも強い光であればほぼ真横まで見えています。
図5 正常の視野。A:左眼、B:右眼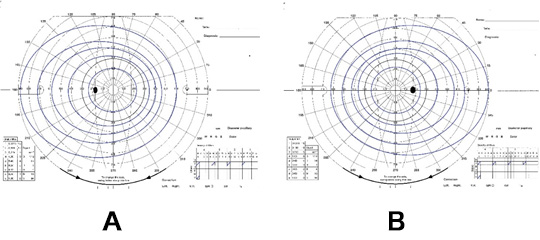 2)輪状暗点(図6)
2)輪状暗点(図6)
大きく明るい光であれば正常者と同様にほぼ真横でも見えますが、少し小さい光になるとぐっと視野は狭くなります。正常者ならば見える周辺の視野が車輪状に欠ける(灰色で塗った部分)ため、輪状暗点と呼びます。この段階では日常生活に余り支障を来しませんが、車の運転などにはくれぐれも注意が必要です。
図6 輪状暗点の視野。A:左眼、B:右眼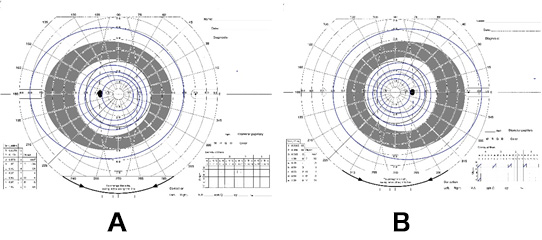 3)求心性視野狭窄(図7)
3)求心性視野狭窄(図7)
両眼とも中心付近しか見えません。例えば筒状のものから景色を覗き見る時のような見え方です。中心に向かって視野が狭くなったようになっているため、求心性狭窄と呼びます。歩行時にも周囲の状況がわかりにくく、人と肩がよくぶつかったり、車や自転車が目の前に来るまで分からないことがしばしば起こります。中心は見えるため、視力検査では矯正視力は良好であることが多いのですが、車の運転は自主的に控えざるを得ません。
図7 求心性狭窄の視野。A:左眼、B:右眼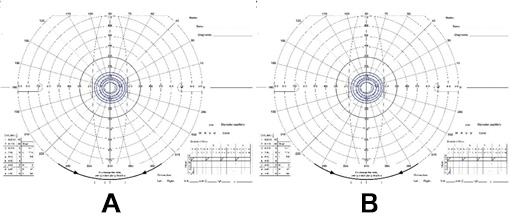 4)視野狭窄と白内障の合併
4)視野狭窄と白内障の合併
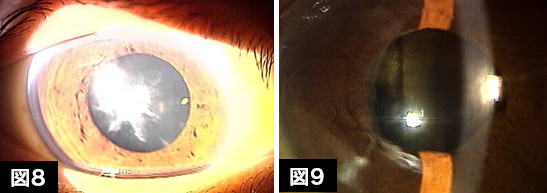
網膜色素変性症患者にはその経過中に白内障を合併することがしばしば見られます。白内障は眼の水晶体が濁り、視力の下がる病気ですが、一般的な患者層は60歳以上の高齢者が多く、その濁り方は水晶体の周辺部から始まって徐々に中央に進むことが多いのです。ところが網膜色素変性症に合併する場合は30歳前後のことも多く、その混濁はいきなり水晶体の中央部を侵すことが多いのです。求心性の視野狭窄がある上に水晶体の中央部の混濁を合併すると視力の低下は著しいものがあります。図8は20歳代後半のアッシャー症候群患者の白内障の写真ですが、水晶体の中央部の白色の著明な混濁がみられます。白内障術後には混濁は消失し(図9)、視力改善と日常生活のQOLが改善しました。
耳鼻咽喉科診療の注意点
発症を防止したり、遅らせたりできる治療法はありません。タイプ1の難聴に補聴器は一般に無効であるので、人工内耳が勧められます5)。タイプ2、タイプ3ではその後、難聴が進むと人工内耳の適応となります。人工内耳手術は視力障害が出現する前に施行した方がよいでしょう6)。二重の障害の中での人工内耳は本人、保護者とも精神的にも大変です。Vit.A、DHAがよいという説もありますが、Vit.Aの過剰摂取は却って視力低下をきたしたり、成長の低下をきたすことがあるので注意を要します。
アッシャー症候群の早期診断の必要性を5つ記します。
- 1) 人工内耳を視力障害が進行する前に早期装用させ、将来の盲ろうの二重障害になる前に聴力は維持できるようにして、視力障害のみの単一の障害とすることができます。その際、音像定位の優位性を考え、両耳CIが望ましいです。
- 2) 将来、視力障害を来すことを前提に療育が開始できます。難聴に対して視覚情報(手話)を重要視した療育を選択しないという療育の方向性を知ることができます。
- 3) 運動発達障害の原因が明らかになり、無駄な検査を省けます。
- 4) family planningの考慮ができます。
学校で配慮が必要な点について記します。
- 1) 要約筆記者をおく。
- 2) 他の生徒のコメントを繰り返す。
- 3) 事前に印刷した講義内容を手渡す。
- 4) 緊急時の避難の場合に手助けをする生徒を決めておく。
- 5) 教室の配置に変更があれば、事前に教える。
- 6) ドアを半開きにしない。
- 7) プールで潜ると方向感を喪失するので要注意。
- 8) 移動手段の学習、訓練をする。
文献
- 1) Vernon M: Usher's syndrome--deafness and progressive blindness. Clinical cases, prevention, theory and literature survey. J Chronic Dis 1969;22:133-151.
- 2) Boughman JA, Vernon M, Shaver KA: Usher syndrome: definition and estimate of prevalence from two high risk populations. J Chronic Dis 1983;36:595–603.
- 3) Grøndahl J, Mjøen S: Usher syndrome in four Norwegian counties. Clin Genet 1986;30:14-28.
- 4) WJ Kimberling, MS Hildebrand, AE Shearer, et al: Frequency of Usher syndrome in two pediatric populations: Implications for genetic screening of deaf and hard of hearing children. Genetics in Medicine 2010;12:512–516.
- 5) Mets MB, Young NM, Pass A, et al: Early diagnosis of Usher syndrome in children. Trans Am Ophthalmol Soc 2000;98:237–242.
- 6) Loundon N, Marlin S, Busquet D, et al: Usher syndrome and cochlear implantation. Otol Neurotol 2003;24:216–221.
- 7) 網膜色素変性症網膜色素変性症診療ガイドライン. 日眼会誌2016;120:846-861.

