神経内科の診療体制の現状と課題
1. はじめに
視覚聴覚二重障害が視覚、聴覚における単独の障害とは異なる固有の困難を持つであろうことは容易に了解できるが、その評価と対策が年齢毎に系統的になされているかというと不十分といわざるをえない。系統的になされるとは誰でもどこでもアクセスできる条件と環境が整っていることをいう。理想的には遺伝的背景を有する患者、先天要因を原因とする患者、および後天性の疾患に対してそれぞれ症候群ごとに細かい診断とフォローのガイドラインがあるのが望ましいが、それはまだ不十分であり小児の発達遅滞診断においても日本では確立されたものはなく経験に基づいて行われている1)。海外ではアメリカ神経学会推奨の発達の遅れの診断ガイドライン2)があるが、近年遺伝学的検査の進歩は著しく、マイクロアレイ法や次世代シークエンサーを用いた網羅的遺伝子解析により、身体所見や検査所見だけでは診断が困難な疾患が判明する様になってきている。国立成育医療研究センター神経内科では遺伝診療科との連携により背景に遺伝性が疑われる症例の場合、全エクソーム解析検査を行い、約3割の症例で診断の絞り込みを行っている。症候学的診断が重要なのはいうまでもないが、限界もあり、神経放射線診断とあわせ網羅的遺伝子診断の重要性は今後も増すと考えられる。当センターにおける視覚聴覚二重障害の診断−フォロー体制がどのようになっているかを提示し、現状における課題を抽出してみる。
2. 神経内科(小児神経科)で視覚聴覚二重障害をみるということ
当然ながら神経内科(小児神経科)に視覚、聴覚における単独の機能不全を主訴に受診する患者はいないし、合併症のない視覚聴覚二重障害も初診で診る機会はまずない。受診理由の大半は視覚、聴覚における機能不全の有無に関わらず、発達遅滞(精神および運動)、てんかん、不随意運動、発達障害一般の患者である。その他小児神経科領域で診ている疾患は表1のように多岐に渡る。
表1 小児神経学の関わる領域2 神経発生異常
3 先天代謝異常
4 神経変性疾患
5 神経皮膚症候群
6 周産期神経系疾患
7 神経系感染症
8 自己免疫性神経疾患
9 神経系の外傷
10 中毒性疾患
11 脳腫瘍
12 脳血管障害
13 てんかんなどの発作性疾患
14 神経筋疾患
15 脊髄疾患
16 末梢神経疾患
17 発達障害
18 心身症、睡眠障害、機能性(心因性)小児神経疾患
- ・病歴(特に発達歴と発育歴)、診察から知的発達、運動発達の遅れ、停滞、退行を見逃さないようにする。
- ・発達遅滞を認めた場合、可能な精査を行い、治療可能な疾患を考慮して、症状によっては専門医に遅滞無く紹介する。
病歴では発達歴を聞き、遅れの生じた時期や、症状の変化の経過を聞く。微細な徴候であっても母親の感じる違和感は正しいことが多く精査すべきである。また家族歴で近親婚の有無や、同様の症状や神経症状を示す血族がいないか聴取する。周産期歴では仮死や呼吸障害、低血糖の有無、また母親に感染徴候が無かったかを聴取する。
発達遅滞の診断アルゴリズムを図1に示した2)。この中に視聴覚障害は重要なポイントとして挙げられている。特に乳児で視聴覚障害の診断は困難な場合が多いが、生後2カ月で(遅くとも3カ月で)追視が明らかでなければ視覚系の問題を、また同様に2−3カ月で音源定位や音による行動抑制が起こらなければ聴覚系の問題を示唆するものとして精査が必要である。その際にも発達全般の評価が重要なのはいうまでもない。乳児期後期までの言語発達に遅れが疑われる場合、聴力評価は必須である。様々な疾患が発達の遅れの原因となるが、検索に際し遅れている機能を粗大な運動・微細な運動、社会性、言語(初期のcooingまで含めて)に分けて考えると良い。
図1 発達の遅れの診断アルゴリズムShevell M et al : Neurology 60 : 367-380,2003より引用改変
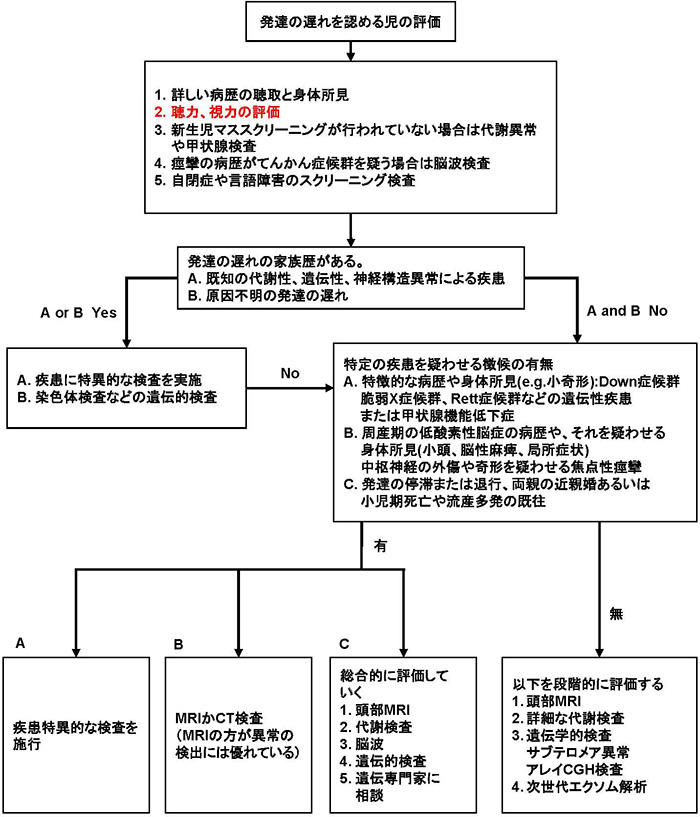
身体所見では特徴的顔貌、頭頸部や四肢の小奇形、眼科的所見、大頭や小頭(無症状の家族性もあるので注意)、肝脾腫、心臓や腎臓・泌尿器系の他の合併症、皮疹(白斑やカフェオレ斑、血管腫)、骨格異常などの全身所見が重要である。
神経学的所見としては、脳神経所見、筋力・筋緊張、腱反射、病的反射、協調運動、歩行様式などから病巣を推測する。全体的な発達が遅れて低緊張である場合は大脳・脳幹(特にlocomotionが遅れ、睡眠覚醒リズムや睡眠構造に異常があり、夜泣きが過剰等の場合は脳幹コリン作動系、セロトニン作動系、ノルアドレナリン作動系の異常を示唆)に機能的異常がある場合が多い。けいれんを伴う場合は、けいれんの発症時期や様式、頻度を聴取し症候群診断する。
3. 当センターにおける体制
当センターの機能としては①全国より各専門診療科へいわゆる“難病”、“難治症例”、“セカンドオピニオン”といった高度な医療や診断を求めて小児希少疾患が集約される、②地域からの紹介についても幅広く受け入れを行っている、③救急外来については24時間365日体制で1次から3次医療まで提供していることが特徴として挙げられる(図2)。その中で診断に際しては2.で述べたような神経診断学に従った絞り込みと並行して神経放射線画像と遺伝学的検査を必要に応じて行う。図2に示したような流れで他科と連携して行っている。鑑別に困る時は特徴的な所見をキーワード入力で疾患を検索できるOMIM (online MIM)などの疾患データベースを利用するのも良い。全エクソーム解析では遺伝子の重複や組み換え、イントロン領域の変異、インプリンティング異常、トリプレットリピートなどは解らないので注意が必要である。いずれにしろ様々な主訴で訪れる患者の全体像の中で「診断」は治療とケア、支援の始まりである。根本的な治療法がない疾患の方が、まだはるかに多いが、治らないが故に何ができるかという課題も神経発達に関わるものの重要なミッションである。
図2 国立成育医療研究センター神経内科における患者受診体制(視聴覚障害を合併する場合)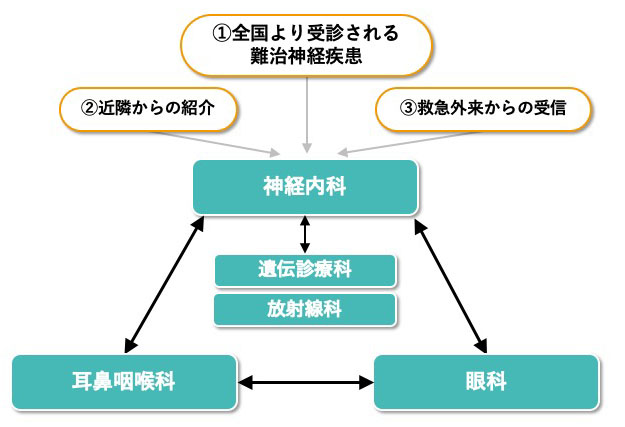
4. 今後の課題
- ①神経症候学のさらなる精緻化
- ②神経症候学・神経画像・遺伝子診断からなる診断スキルの向上
- ③当センターにおける視覚聴覚二重障害の実態と治療・ケアの共有化
- ④医療のみでなく教育・就労・福祉まで視野に入れたフォローの組織化
- ⑤これらの広報、患者家族会活動の支援
以上が検討すべき課題として挙げられる。
参考文献
- 1) 熊谷淳之、久保田雅也.発達の遅れ【小児科診療ガイドライン第3版】6.神経筋疾患 総合医学社 東京 2016.
- 2) Shevell M, Ashwal S, Donley D et al. Practice parameter:Evaluation of the child with global development delay. Neurology 2003;60:367-380.
- 3) 寺嶋 宙.1 歳代までに気づかれる知的発達の異常.小児科診療.診断と治療社 東京 2017 80:285-288.

