視覚異常の早期発見と眼科健診
小児の視覚の特徴
聴覚と異なり、生まれたての赤ちゃんの視覚は未発達で、ぼんやりとしか見えていません。小児の視覚は“発達途上”で、刺激に対する感受性が高く、弱視になりやすいのが特徴です。“弱視”とは、眼鏡やコンタクトレンズでは矯正できない視力不良で、小児期の眼疾患、斜視、高度屈折異常(遠視や乱視)が原因で、視覚中枢(脳)が発達しないために起こります。早期に発見すれば予防や治療が可能ですが、視覚の感受性期間(6~8歳)を過ぎると不可逆的な視力障害となります。
-
(1)視力の発達
新生児の視力はおおよそ0.01~0.02、生後2カ月頃から視力、両眼視機能(立体視)など様々な視機能が急速に発達します。2歳までには、乳幼児の他覚的視力検査法である選択視preferential looking(PL)法で0.3以上、3歳6カ月頃には、ランドルト環を用いた自覚的な視力検査ができるようになって0.5以上の視力となります。さらに視覚が成熟して成人と同じレベルに達するのは8~9歳です。小児の視力が正常に発達するためには、1) 適切な視覚刺激があること、2) 正常な眼位(斜視がなく両眼の視線が合致している状態)と屈折(網膜の中心窩にピントが合っている状態)を維持していること、3) 眼疾患がないこと、4) 視神経から中枢に異常がないことの4つが必須条件です。弱視の原因によって重症度や治療法が異なります。重症眼疾患は新生児期~乳児期に発見しないと、治療を受けても視力が向上しません。
-
(2)乳幼児の目の異常を早く発見するために
聴覚障害や知的障害が重篤であると見落としがちですが、目の異常にも是非、注意を向けてください。乳幼児の重症眼疾患や弱視を早期に発見するためには、目の異常を疑うサインに周囲が気づくかどうかが非常に大事です。- 1) 外観からわかる徴候(表1)
乳幼児期に起こる先天緑内障、先天白内障、網膜芽細胞腫、網膜剥離などの眼底疾患は、頻度は1~2万人に1~3人と少ないですが、重篤な視覚障害をきたしたり生命を脅かす疾患のため、できるだけ早く見つける必要があります。子どもの目を外から注意深く観察すると、異常な徴候を捕らえることができます。黒目の大きさ、まぶたの開き具合に左右差はないか、黒目が濁っていないか、充血や流涙、光をまぶしがる様子はないか、まぶたがけいれんすることはないか、いずれも先天緑内障を疑うサインです。瞳の中が白く見えたら先天白内障を疑います。瞳の奥が白い(白色瞳孔)、目の奥が光る(猫眼)ことに気づいたら、網膜芽細胞腫や眼底疾患を真っ先に疑うべきです。フラッシュ写真を撮ったときに異常な反射に気づくことがあります。おかしいと思ったら眼科にすぐに受診してください。
表1:眼疾患を疑う異常所見異常所見 眼疾患 白色瞳孔・猫眼 網膜芽細胞腫、網膜硝子体疾患、網膜剥離、硝子体出血、眼内炎 羞明・流涙・充血 先天緑内障、前眼部形成不全、睫毛内反、眼内炎 角膜混濁 先天緑内障、分娩時外傷、角膜デルモイド、前眼部形成不全 眼球・角膜の左右差 先天緑内障(大きい)、小眼球・小角膜(小さい) 眼瞼の異常 眼瞼下垂、動眼神経麻痺、眼瞼欠損、小眼球 瞳孔の形の異常 先天無虹彩、前眼部形成不全、瞳孔膜遺残 瞳孔領白濁 先天白内障 乳幼児健康診査身体診察マニュアルより引用
- 2) 異常サインを見逃さないで
固視・追視(物をじっと見つめたり、目で追うしぐさ)がはっきり観察されるようになるのは生後2カ月頃からですが、親御さんの顔を見ない、視線が合わない、表情や反応が乏しいなどの兆候があれば、両眼の眼疾患を疑います。生後3カ月以降になると、見る反応が乏しい、目の揺れ(眼振)、目の動きの異常、片目の視線がずれている(斜視)、顔を曲げて見る(頭位異常)などの異常サインがはっきりしてきますので、重症眼疾患を疑って早急に眼科を受診してください。(表2)
とくに問題となるのは片眼性の疾患です。良い方の目で見えているため異常になかなか気づきません。片目ずつ手で隠してみて、左右眼ともに固視、追視が良好かどうか確認することが大切です。片方の目を隠したときだけ嫌がるしぐさ(嫌悪反応)がみられるときには、もう片方の目に疾患があって弱視になっている可能性が高いです。
また、片眼性の疾患が続くと二次的に斜視をきたします。乳幼児の斜視をみたら、必ず眼疾患や全身疾患の存在を疑う必要があります。とくに片方の目だけが常に斜視で、固視している目を隠すと斜視眼では固視できずに視線が定まらない場合には、斜視眼に重症眼疾患が潜んでいると考えられます。
表2:乳幼児の目に関する問診【実施時期】生後2~3カ月までに開始
【問診項目】(はい、いいえ)
・瞳が白くみえたり、光ってみえることはないですか
・目の大きさや形がおかしいと思ったことがありますか
・視線が合いますか
・動くものを目で追いますか
・目がゆれることはないですか
・目つきや目の動きがおかしいと思ったことがありますか
・極端にまぶしがることはないですか
・片目を隠すと嫌がりませんか乳幼児健康診査身体診察マニュアルより引用
- 3) 斜視をみたら眼科へ
正常な乳児でも一過性の内斜視を呈することがあり、生後4カ月で約85%、生後6カ月になると95%以上が正常な眼位(正位)を保持するようになります。しかし、乳児期であっても、斜視が気になる場合には、必ず眼科で眼底検査を受けておきましょう。“赤ちゃんは寄り目になることがあるので少し様子をみよう”と考えていると、重症眼疾患が潜んでいた場合には手遅れになります。また生後6カ月未満で発症する乳児内斜視が顕性化するのも生後2~4カ月頃です。乳児内斜視は、2~3カ月放置すると、両眼視機能(立体視)獲得するチャンスが極めて少なくなります。
一方、日本人の乳幼児は、内眼角贅皮のために内側の白目(強膜)が隠れて、見かけ上の内斜視(仮性内斜視)を呈することがあります。ペンライトをあてると左右眼ともに瞳孔の中心に反射光が観察されること(角膜反射法)、片眼ずつ遮閉したときに左右眼ともに目の位置が動かず固視すること(遮閉試験)が確認できれば真の斜視かどうか判別できます(図1)。斜視が気になる場合には、目の位置が判るフラッシュ写真を持参して、一度眼科に受診するようにしましょう。
図1:眼位検査(斜視の検出)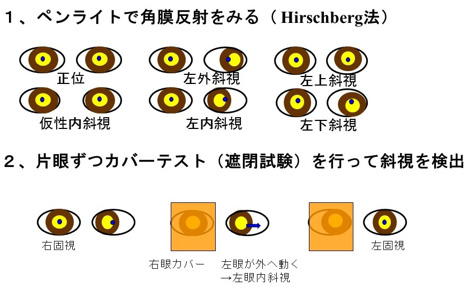
乳幼児健康診査身体診察マニュアルより引用
- 4) リスクのある乳幼児は眼科へ
先天白内障、先天緑内障、網膜芽細胞腫、網膜剥離、強度近視などは、遺伝する比率の高い疾患です。小児期や若年期にこのような眼疾患に罹患したご家族がいる場合には、生後早期に眼科を受診して検査を受けましょう。とくに“成熟児に起こる未熟児網膜症”と称される家族性滲出性硝子体網膜症は、乳幼児期に進行して網膜剥離に至ることがあるため、精密検査が欠かせません。
また聴覚障害を伴う全身疾患の中には、視覚異常を伴う比率が高いため、必ず早めに眼科検査を受けておきましょう。
- 1) 外観からわかる徴候(表1)
乳幼児の眼科健診
乳幼児健診における眼科健診は、一般に問診と保健師・小児科医による判断・診察が主体です。地域により実施時期や方法が異なりますが、3歳児健診で初めて一律に眼科健診を受けることとなります。
-
(1)乳幼児健診
多くの自治体では3~4カ月健診で初めて視覚に関する問診と小児科医の診察が行われます。重症眼疾患を早期に発見して治療するためには時期、方法とも不適切です。目の異常がないかどうか、新生児期から十分に注意を向けてください。 - (2)3歳児健診
斜視や高度の屈折異常(遠視や乱視)が原因となる弱視の多くは、3歳児眼科健診で発見されれば、矯正眼鏡の常用と弱視訓練によって就学までに治癒することができます。これらの弱視の有病率は約2%で、小児や若年者の視覚障害の原因として頻度の高い疾患です。就学後に発見されると治療が難しくなるケースが多いため、3歳児健診で的確に異常を見つける必要があります。
一次検査は目に関するアンケートと家庭における視力検査、二次検査は保健センターでの視力再検査と問診、小児科医の診察が主体となります。左右眼いずれかでも視力0.5が確認できなかった児、眼疾患の疑いのある児は眼科での精密検査が勧告されます。視力検査は、2.5mの検査距離で0.5に相当するランドルト環単独視標を使って片眼ずつ行います(日本弱視斜視学会ホームページのマニュアル参照)。
3歳児といっても聴覚障害や発達の遅れがあると、しばしば上手く視力検査ができないことがあります。一部の自治体では屈折検査や両眼視機能検査を導入して精度を上げる試みがなされています。3歳児眼科健診を必ず受けること、上手く視力検査ができない場合には二次検査で視力の再検査を受けること、精密検査を勧告された場合には必ず眼科へ受診することが大事です。
- (3)新しい視覚スクリーニング機器
米国では乳幼児の眼科健診に器械を用いたスクリーニングを併用するよう推奨しており、近年、様々な視覚スクリーニング装置が開発されています。そのうちSpot Vision Screener(図2)は、新しいフォトスクリーナー装置として2015年9月から本邦でも発売され、健診の場や小児科にも急速に広まっています。
図2:Spot vision screener
[画像提供:ウェルチ・アレン・ジャパン株式会社]
本装置は生後6カ月の乳児から使用可能で、検査距離1mで両眼同時に屈折、眼位、瞳孔径、瞳孔間距離を測定できます。視力を測ることはできませんが、弱視の危険因子となる屈折異常(遠視、乱視、近視、不同視)や斜視を簡便に検出できます。手持ちの装置で小児の両眼を捉えると数秒以内に測定が完了し、すぐに検査結果と要精密検査の自動判定(米国の基準)が表示されます。聴覚障害や全身疾患のある小児でも検査成功率が高く、正確にスクリーニングできることが特徴です。
本装置は、3歳児健診に併用すると、視力検査が上手くできない小児でも弱視の見逃しがなくなると期待されていますが、3歳以下の低年齢児に対する精度や異常判定基準は確立していません。しかし、低年齢児でも本機器で両眼でのスクリーニングが完了しない場合、斜視が検出された場合には、重症眼疾患が潜んでいる可能性があり、早期に眼科で精密検査を受ける必要があります。
参考文献
- 1. 仁科 幸子:目つきが変?乳幼児健診・3歳児視力検診の重要性. チャイルドヘルス19 (3): 33-37, 2016.
- 2. 乳幼児健康診査身体診察マニュアル:標準的な乳幼児健診に関する調査検討委員会(2018 年3 月)
https://www.ncchd.go.jp/center/activity/kokoro_jigyo/manual.pdf - 3. 小児科医向けSpot Vision Screener 運用マニュアル Ver.1:日本弱視斜視学会・日本小児眼科学会(2018 年7 月)https://www.jasa-web.jp/c-news/1489、http://www.japo-web.jp/_pdf/svs.pdf
- 4. 仁科 幸子:乳幼児の新しい視覚スクリーニング―簡便で正確な検査装置の導入―. 日本医師会雑誌 147 (8): 1628-1629, 2018.

